一、抗生素类:光敏反应的“幕后推手”
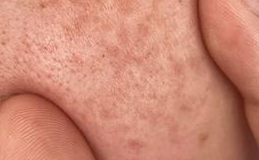
案例:28岁的李女士因长期服用四环素类抗生素治疗痤疮,半年后发现面部雀斑明显增多,尤其在鼻翼和颧骨处形成密集褐色斑点。经皮肤科医生诊断,药物引发的光敏反应是主因。
机制:四环素、磺胺类药物会降低皮肤对紫外线的耐受性,日晒后易引发炎症性色素沉着。研究显示,约12%-15%的长期使用者会出现面部色斑加重。
建议:用药期间需严格防晒,避免中午时段外出,并缩短日晒时长。
二、抗抑郁药:激素波动的“间接影响者”
案例:35岁的王先生因焦虑症服用氯丙嗪(三环类抗抑郁药)3个月后,原本淡褐色的雀斑逐渐变深,且范围扩大至额头。医生指出,药物通过影响神经递质间接干扰黑色素代谢。
机制:部分抗抑郁药可能通过调节血清素水平,刺激黑色素细胞活性,尤其在光照下更易诱发色素沉积。
建议:敏感体质者用药前需评估光敏风险,必要时调整药物剂量或更换治疗方案。
三、激素类药物:内分泌失衡的“导火索”
案例:25岁的张女士口服避孕药半年后,两颊出现对称性“蝴蝶斑”,原有雀斑颜色加深。医生解释,雌激素波动会激活酪氨酸酶活性,促进黑色素合成。
机制:口服避孕药、糖皮质激素等药物可能通过干扰内分泌平衡,导致皮肤色素代谢紊乱,形成局部或弥漫性色斑。
建议:有雀斑家族史者用药前需咨询医生,优先选择低激素剂量方案,并配合抗氧化护肤品使用。
四、抗心律失常药:碘代谢的“特殊案例”
案例:50岁的陈先生因房颤服用胺碘酮2年后,面部出现蓝灰色斑片,与原有雀斑重叠形成不规则色块。经检查,药物中的碘成分导致皮肤色素异常沉积。
机制:含碘药物可能通过影响甲状腺激素水平或直接沉积于皮肤,诱发非典型色素沉着,常见于光照暴露部位。
建议:长期用药者需定期监测甲状腺功能,并加强皮肤保湿与修复护理。
结尾
药物性雀斑加重的核心机制在于光敏性增强、激素波动、黑色素代谢紊乱。预防关键在于:用药前充分沟通风险、用药期间严格防晒、定期观察皮肤变化。若出现色斑异常增多或颜色加深,应及时就医调整治疗方案。
免责说明:本文由网友自由发布,如有侵权,请联系本网站进行删除。